いびき
患者様: 先生、最近寝るときに、いびきをかくことが多くなってきたんですが、それって睡眠時無呼吸症候群なんでしょうか?
先生: いびきが睡眠時無呼吸症候群(SAS)と関係していることはありますが、必ずしもそうとは限りません。他に日中の眠気や夜間の頻繁な覚醒などの症状はありますか?
いびきの対策
いびきは、睡眠中に喉の奥が狭くなり、空気の通り道が制限されることで生じる音です。多くの場合、無害ですが、睡眠時無呼吸症候群(SAS)の症状の一つである可能性もあります。SASは、睡眠中に呼吸が一時的に停止する状態で、深刻な健康問題を引き起こす可能性があります。
睡眠時無呼吸症候群の症状
- 激しいいびき
- 日中の過度な眠気
- 睡眠中の呼吸停止や息切れ
- 朝の頭痛
- 注意力や集中力の低下
- イライラや気分の変動
いびきと睡眠時無呼吸症候群の対策
- 体重管理
- 過体重や肥満はSASの主要なリスク要因です。体重を減らすことで喉の周りの脂肪が減り、気道が広がりやすくなります。
- 寝姿勢の改善
- 仰向けで寝るといびきが悪化することがあります。横向きで寝るようにすると、気道が開きやすくなります。
- 特別な枕や体位保持器具を使用して、横向きの姿勢を保つことができます。
- 禁酒・禁煙
- アルコールは筋肉を弛緩させるため、いびきやSASの悪化につながります。寝る前の飲酒を避けましょう。
- 喫煙は気道の炎症を引き起こし、いびきやSASを悪化させます。禁煙が推奨されます。
- 鼻呼吸の改善
- 鼻詰まりやアレルギーがある場合、鼻の通りを良くするための対策を講じることが重要です。鼻スプレーやアレルギー対策を行いましょう。
- 口腔器具の使用
- 専門医に相談し、マウスピースや口腔器具を使用することで、気道を確保し、いびきを軽減することができます。
- CPAP(持続陽圧呼吸療法)
- CPAPは、睡眠中にマスクを通じて気道に空気を送り込む装置です。これにより、気道が開いた状態を保ち、無呼吸やいびきを防ぎます。
- 手術
- 重度のSASや他の治療法が効果を示さない場合、手術が検討されることがあります。例えば、扁桃腺やアデノイドの摘出、鼻中隔の修正などがあります。
生活習慣の見直し
- 規則正しい睡眠習慣を保つことで、睡眠の質を向上させることができます。
- ストレス管理も重要です。リラクゼーション法や定期的な運動は、睡眠の質を向上させます。
注意事項
睡眠時無呼吸症候群の疑いがある場合は、早急に医師に相談し、適切な診断と治療を受けることが重要です。SASは放置すると高血圧、心疾患、脳卒中などのリスクが増加するため、適切な対策が必要です。
もし具体的な症状や疑問がある場合は、専門の医療機関を受診し、専門医の指導を仰ぐことをお勧めします。
いびきの治療
睡眠時無呼吸症候群(SAS)とは
睡眠時無呼吸症候群は、睡眠中に呼吸が繰り返し停止したり再開したりする状態です。この症状は、以下の2種類に分類されます。
- 閉塞性睡眠時無呼吸症候群(OSAS):上気道の筋肉が緩み、気道が閉塞することで起こります。
- 中枢性睡眠時無呼吸症候群(CSAS):脳が呼吸をコントロールする信号を正しく送れないことで起こります。
主な症状
- 大きないびき
- 睡眠中に呼吸が止まる
- 日中の過度の眠気
- 集中力の低下
- 起床時の頭痛
治療法
1. 生活習慣の改善
- 体重管理:肥満は気道を狭くし、無呼吸症候群を悪化させるため、適切な体重を維持することが重要です。
- アルコールと薬物の制限:アルコールや鎮静薬は気道の筋肉を弛緩させ、症状を悪化させる可能性があります。
- 睡眠姿勢の改善:仰向けではなく横向きで寝ることが推奨されます。
2. CPAP(Continuous Positive Airway Pressure)療法
CPAPは、鼻や口に装着するマスクを通じて空気を送ることで、気道を開いたままに保つ装置です。これは、無呼吸症候群の最も効果的な治療法の一つです。
3. 口腔内装置
特定のマウスピースが、下顎を前方に固定することで気道を開いたままにし、いびきや無呼吸症候群を軽減します。歯科医が個々の患者に合わせて装置を調整します。
4. 手術
気道の解剖学的な問題がある場合、手術が検討されることがあります。代表的な手術には以下があります。
- UPPP(口蓋垂軟口蓋咽頭形成術):口蓋垂や喉の余分な組織を取り除きます。
- GGA(舌根低温気道形成術):舌根部分を手術して気道を広げます。
5. その他の治療法
- ポジショナル・セラピー:特定の寝姿勢を保持するためのデバイスを使用します。
- 舌の筋力強化トレーニング:舌や喉の筋肉を強化するための特定のエクササイズが有効な場合があります。
注意事項
睡眠時無呼吸症候群は、治療せずに放置すると高血圧、心臓病、脳卒中、糖尿病などのリスクが高まるため、適切な診断と治療が不可欠です。自己診断や自己治療は避け、必ず医師の診断を受けることが重要です。
まとめ
いびきの治療には、生活習慣の改善からCPAP療法、手術までさまざまなアプローチがあります。特に、睡眠時無呼吸症候群が疑われる場合、専門医の診断と適切な治療が重要です。患者さんには、早期に医療機関を受診するよう強くお勧めします。
いびきの防止
いびきの防止
いびきは、多くの人が経験する一般的な問題ですが、特に睡眠時無呼吸症候群(Sleep Apnea, SA)の可能性がある場合、深刻な健康リスクを伴うことがあります。ここでは、睡眠時無呼吸症候群の疑いがある方に向けて、いびきの防止策について説明します。
1. 体重管理
肥満は睡眠時無呼吸症候群の主要な原因の一つです。余分な体重が喉の周りの組織に圧力をかけ、気道を狭くするため、いびきや無呼吸が発生しやすくなります。適切な体重管理は、いびきを減少させ、睡眠の質を向上させるために非常に重要です。
2. 寝姿勢の改善
仰向けに寝ると、舌や軟口蓋が喉の奥に落ち込み、気道を狭めることがあります。横向きに寝ることで、これを防ぎ、いびきの発生を減少させることができます。横向きに寝る習慣をつけるために、背中にテニスボールをつけたパジャマを着る方法もあります。
3. アルコールと鎮静剤の使用制限
アルコールや一部の鎮静剤は、喉の筋肉をリラックスさせ、気道が狭くなる原因となります。特に就寝前にこれらの物質を摂取することは避けるべきです。
4. 禁煙
喫煙は気道の炎症を引き起こし、気道を狭くする要因となります。禁煙は、いびきの減少だけでなく、全体的な健康改善にも寄与します。
5. 睡眠環境の整備
アレルゲンやほこりは気道を刺激し、いびきを悪化させることがあります。寝室の空気を清潔に保つことは重要です。空気清浄機の使用や定期的な掃除を行いましょう。
6. 医療機器の利用
睡眠時無呼吸症候群が疑われる場合、CPAP(Continuous Positive Airway Pressure)機器の使用が有効です。この装置は、就寝中に気道を開いた状態に保つための一定の空気圧を提供します。
7. 医師の診察と治療
いびきが持続的であり、日中の過度の眠気や疲労、頭痛などの症状がある場合、専門医の診察を受けることが重要です。睡眠時無呼吸症候群は、心血管疾患や高血圧、糖尿病などのリスクを高めるため、早期の診断と治療が必要です。
結論
いびきの防止策は、生活習慣の改善から医療機器の利用まで多岐にわたります。特に睡眠時無呼吸症候群の疑いがある場合は、自己判断せずに専門医の診察を受け、適切な治療を受けることが重要です。健康な生活習慣を維持し、適切な治療を受けることで、いびきの改善と全体的な健康の向上が期待できます。
いびきの改善
いびきの改善
いびきは、睡眠中に気道が狭くなることで起こる音です。特に、睡眠時無呼吸症候群(Sleep Apnea)と呼ばれる状態では、気道が一時的に完全に閉塞し、呼吸が停止することがあります。この状態は健康に重大な影響を及ぼすため、注意が必要です。
いびきの原因
- 肥満: 脂肪が首周りに蓄積すると気道が狭くなり、いびきをかきやすくなります。
- 年齢: 年齢とともに筋肉が緩み、気道が狭くなりやすくなります。
- 鼻詰まり: アレルギーや風邪による鼻詰まりが原因で口呼吸になり、いびきが生じることがあります。
- アルコール: アルコールは筋肉を弛緩させ、いびきを助長します。
- 睡眠姿勢: 仰向けで寝ると舌が喉の奥に落ち込み、気道を塞ぎやすくなります。
睡眠時無呼吸症候群の症状
- 大きないびき
- 睡眠中の呼吸停止
- 昼間の過度の眠気
- 起床時の頭痛
- 集中力の低下
いびきの改善方法
1. 体重管理
肥満は睡眠時無呼吸症候群の主要な原因の一つです。健康的な体重を維持することで、気道の閉塞を減少させ、いびきを軽減できます。
2. 寝る姿勢の改善
仰向けで寝るといびきが悪化しやすいので、横向きで寝ることをお勧めします。体を固定するための抱き枕や背中に置くクッションを使用することも効果的です。
3. 鼻詰まりの解消
鼻詰まりを改善するために、鼻スプレーや加湿器を使用したり、アレルギー対策を行うことが有効です。また、鼻腔を広げるための鼻テープも試してみてください。
4. アルコールと薬物の制限
アルコールや筋弛緩薬は、いびきを悪化させるため、就寝前の摂取は避けるべきです。
5. 口腔装置の使用
歯科医が提供する口腔装置(スリープアプライアンス)は、下顎を前方に保持し、気道を広げることでいびきを軽減するのに役立ちます。
睡眠時無呼吸症候群の治療
1. CPAP療法
持続陽圧呼吸療法(CPAP)は、鼻マスクを通じて空気を供給し、気道を開いたままにすることで、無呼吸を防ぎます。これは最も一般的で効果的な治療法です。
2. 手術
重度の睡眠時無呼吸症候群の場合、手術が考慮されることがあります。手術には、軟口蓋の一部を切除する手術(UPPP)や、顎を前方に移動する手術(MMA)などがあります。
まとめ
いびきと睡眠時無呼吸症候群は、生活の質に重大な影響を与える可能性があります。上記の改善方法を試みることで、いびきの軽減と全体的な健康状態の向上を図ることができます。しかし、症状が続く場合や重度の場合は、医師の診察を受け、適切な治療を受けることが重要です。
睡眠
〇時間 睡眠
睡眠時間の注意点
注意事項:睡眠時無呼吸症候群の疑いがある方に向けた内容
睡眠時無呼吸症候群(Sleep Apnea Syndrome, SAS) は、睡眠中に呼吸が一時的に停止することを特徴とする疾患です。この状態は、睡眠の質を著しく低下させ、日中の眠気や集中力の低下、さらには心血管疾患のリスクを高める原因となります。以下では、睡眠時間とその注意点について説明します。
1. 適切な睡眠時間の確保
- 成人の適切な睡眠時間:一般的には、7~9時間が推奨されています。ただし、個人差があるため、自分にとって最適な睡眠時間を見つけることが重要です。
- 定時の就寝と起床:毎日同じ時間に寝て同じ時間に起きる習慣をつけることで、体内時計を整え、質の高い睡眠を促進します。
2. 睡眠環境の整備
- 寝室の環境:暗く、静かで、快適な温度を保つことが重要です。耳栓やアイマスクを使用することで、外部の騒音や光を遮断できます。
- 寝具の選択:適切なマットレスと枕を選び、身体をしっかりサポートできるものを使用しましょう。
3. 就寝前の習慣
- リラックスする:就寝前にリラックスする時間を設けることが大切です。軽いストレッチや瞑想、読書などが効果的です。
- 電子機器の使用を控える:スマートフォンやコンピューターの画面から発せられるブルーライトは、睡眠を妨げることがあります。就寝前1時間は電子機器の使用を避けましょう。
4. 睡眠時無呼吸症候群への対策
- 体重管理:肥満は睡眠時無呼吸症候群のリスクを高めます。適切な体重を維持することが重要です。
- アルコールと喫煙の制限:アルコールは筋肉を弛緩させ、喫煙は気道を刺激します。これらは共に無呼吸症状を悪化させるため、避けることが望ましいです。
- 仰向け睡眠の回避:仰向けで寝ると舌や軟口蓋が気道を塞ぎやすくなります。横向きで寝る習慣をつけましょう。
5. 専門医の診察と治療
- 専門医への相談:睡眠時無呼吸症候群の疑いがある場合は、早めに専門医に相談することが重要です。ポリソムノグラフィー(睡眠検査)などの診断が行われることがあります。
- 治療方法:軽症の場合、生活習慣の改善が推奨されます。中等症から重症の場合、CPAP(持続陽圧呼吸療法)や口腔内装置の使用が一般的です。
結論
睡眠時無呼吸症候群の疑いがある方は、適切な睡眠時間の確保と質の高い睡眠環境の整備が特に重要です。生活習慣の見直しや、必要に応じて専門医の診察と治療を受けることで、健康な睡眠を取り戻すことができます。
レム睡眠
レム睡眠と睡眠時無呼吸症候群
レム睡眠とは?
レム睡眠(Rapid Eye Movement Sleep)は、睡眠のサイクルの一部であり、脳が非常に活発に働く一方で、体はほとんど動かない状態のことを指します。この状態では、目が急速に動き、夢を見ていることが多いです。レム睡眠は、体と脳の回復に重要な役割を果たし、記憶の定着や感情の整理にも寄与しています。
レム睡眠の特徴
- 脳波の活動:レム睡眠中の脳波は、覚醒時の脳波と似ており、高頻度で低振幅の活動が見られます。
- 眼球運動:この時期には、急速な眼球運動(Rapid Eye Movement)が特徴的です。
- 筋肉の緊張低下:体の筋肉が弛緩し、ほとんど動かない状態になります。
- 夢:レム睡眠中には鮮明な夢を多く見ることが知られています。
睡眠時無呼吸症候群とは?
睡眠時無呼吸症候群(Sleep Apnea Syndrome, SAS)は、睡眠中に繰り返し呼吸が止まる状態が特徴の障害です。特に、閉塞性睡眠時無呼吸症候群(Obstructive Sleep Apnea, OSA)が一般的で、気道の一時的な閉塞によって引き起こされます。
睡眠時無呼吸症候群がレム睡眠に与える影響
- 頻繁な覚醒:無呼吸のエピソードにより、頻繁に覚醒し、レム睡眠の持続が妨げられます。
- レム睡眠の減少:無呼吸の影響で、全体的なレム睡眠の時間が減少することがあります。
- 質の低下:断続的な覚醒により、レム睡眠の質が低下し、夢を見にくくなることがあります。
睡眠時無呼吸症候群が疑われる方へのアドバイス
- 医療機関への受診:無呼吸のエピソードや日中の過度な眠気を感じる場合は、早期に医療機関を受診し、適切な診断と治療を受けることが重要です。
- 生活習慣の改善:体重管理や禁煙、アルコールの摂取を控えることが無呼吸の改善に役立ちます。
- CPAP療法:閉塞性睡眠時無呼吸症候群の治療には、持続陽圧呼吸(Continuous Positive Airway Pressure, CPAP)療法が効果的です。
まとめ
レム睡眠は心身の回復に重要な役割を果たしますが、睡眠時無呼吸症候群の疑いがある場合、その質が低下することがあります。適切な診断と治療により、レム睡眠の質を向上させ、全体的な健康状態を改善することができます。無呼吸の症状が疑われる場合は、早期に医療機関を受診し、専門的なアドバイスを受けることをお勧めします。
ノンレム睡眠
ノンレム睡眠とは
ノンレム睡眠は、睡眠の中で最も深い段階を含む重要なフェーズであり、脳と身体の修復、成長、記憶の整理などに関与しています。ノンレム睡眠は4つのステージに分かれており、それぞれが異なる役割を果たしています。
- ステージ1: 入眠直後の浅い睡眠。筋肉の緊張が緩み、脳波はα波からθ波へと移行します。
- ステージ2: 心拍数や呼吸が安定し、体温が低下する軽い睡眠。このステージでは睡眠紡錘波(sleep spindles)と呼ばれる短い脳波活動が見られます。
- ステージ3と4: 深い睡眠であり、脳波は徐波(デルタ波)となります。成長ホルモンの分泌や身体の修復が行われる最も重要な段階です。
ノンレム睡眠と睡眠時無呼吸症候群
睡眠時無呼吸症候群(SAS)は、睡眠中に呼吸が繰り返し停止する状態を指します。これにより、睡眠の質が著しく低下し、日中の疲労感や集中力の低下などを引き起こします。
SASの疑いがある方にとって、ノンレム睡眠は特に重要です。以下の理由から、SASがノンレム睡眠に与える影響を理解することが重要です。
- 深い睡眠の欠如: SASによる頻繁な呼吸停止は、深いノンレム睡眠への移行を妨げます。これにより、身体の修復や成長ホルモンの分泌が不十分となり、慢性的な疲労感が生じます。
- 酸素不足: SASは睡眠中の酸素供給を断続的に阻害し、低酸素状態を引き起こします。これが心血管系に負担をかけ、さらに深い睡眠を妨げる要因となります。
- 覚醒反応: 呼吸停止に伴う覚醒反応により、ノンレム睡眠が断続的に中断されます。結果として、睡眠の質が低下し、日中の眠気や集中力低下を引き起こします。
対策と治療法
SASの疑いがある場合、以下の対策と治療法を考慮することが重要です。
- 生活習慣の改善: 適切な体重管理や禁煙、アルコールの摂取制限が推奨されます。これにより、SASの症状が軽減されることがあります。
- CPAP療法: 持続的気道陽圧法(CPAP)は、睡眠中の気道を開いた状態に保つことで、呼吸停止を防ぎます。これにより、ノンレム睡眠の質が改善されます。
- 手術: 重症の場合、気道を広げるための手術が考慮されることがあります。
まとめ
ノンレム睡眠は、健康な睡眠において極めて重要な役割を果たしています。SASの疑いがある方は、適切な診断と治療を受けることで、ノンレム睡眠の質を改善し、全体的な健康状態を向上させることが可能です。専門医の指導のもと、適切な対応を行うことが大切です。
睡眠の質
睡眠の質と睡眠時無呼吸症候群
1. 睡眠の質とは
睡眠の質は、睡眠の深さ、連続性、回復力に影響する要因によって決まります。質の高い睡眠は、身体と心の健康を維持するために不可欠であり、次の要素が重要です:
- 深い睡眠:レム睡眠とノンレム睡眠がバランスよく存在すること。
- 連続性:途中で目が覚めずに一晩中続くこと。
- 回復力:朝起きたときに感じる爽快感や活力。
2. 睡眠時無呼吸症候群(SAS)とは
睡眠時無呼吸症候群(SAS)は、睡眠中に呼吸が一時的に止まる、または著しく浅くなる状態を指します。主な症状には以下が含まれます:
- いびき:大きないびきをかくことが多い。
- 呼吸停止:家族やパートナーが睡眠中の呼吸停止を目撃する。
- 日中の眠気:日中に強い眠気や集中力の低下を感じる。
3. 睡眠の質とSASの関係
SASは睡眠の質を著しく低下させます。以下の点が影響を与えます:
- 断続的な目覚め:無呼吸により何度も目が覚めるため、連続した睡眠が得られない。
- 酸素不足:無呼吸状態が続くと体内の酸素レベルが低下し、深い睡眠が妨げられる。
- 心身の負担:酸素不足と断続的な目覚めにより、心臓や脳に負担がかかり、日中の疲労感や眠気が増す。
4. SASの疑いがある方への対策
SASが疑われる場合、以下の対策を講じることが重要です:
- 医師の診断:専門医による診断を受ける。ポリソムノグラフィー(睡眠検査)が一般的。
- 生活習慣の改善:
- 体重管理:肥満はSASのリスクを高めるため、適切な体重を維持する。
- アルコールとタバコの制限:これらは気道を狭くし、無呼吸を悪化させる可能性がある。
- 睡眠環境の整備:快適な寝具と静かな環境を整える。
- CPAP療法:持続的陽圧呼吸療法(CPAP)は、無呼吸の治療に効果的。睡眠中に気道を開放するためのマスクを使用する。
5. まとめ
睡眠の質は健康に直結する重要な要素であり、SASの疑いがある場合は適切な対策を講じることが必要です。専門医の診断を受け、生活習慣を見直すことで、良質な睡眠を取り戻し、健康を維持することが可能です。
日中の眠気
昼間 眠気
昼間の眠気
1. 昼間の眠気とは?
昼間の眠気は、日中に強い眠気を感じる症状であり、通常の生活や仕事に支障をきたすことがあります。これは、睡眠の質や量が不足している場合や、睡眠障害が存在する場合に発生します。
2. 睡眠時無呼吸症候群(SAS)とは?
睡眠時無呼吸症候群(SAS)は、睡眠中に繰り返し呼吸が一時的に止まる、または浅くなる状態です。これにより、十分な酸素が体に供給されず、睡眠が断片的になり、質の良い睡眠が得られません。その結果、昼間の眠気が強くなることがあります。
3. SASによる昼間の眠気のメカニズム
- 断片的な睡眠: 無呼吸エピソードにより、頻繁に目が覚めるため、深い睡眠が得られず、睡眠の質が低下します。
- 低酸素状態: 無呼吸により血中酸素レベルが低下し、体の機能が正常に働かなくなります。これが昼間の倦怠感や集中力の低下を引き起こします。
- 自律神経の乱れ: 無呼吸によるストレスが自律神経を乱し、昼間の眠気を引き起こすことがあります。
4. 昼間の眠気の影響
- 作業効率の低下: 昼間の強い眠気により、仕事や学業において集中力が低下し、ミスが増えることがあります。
- 事故のリスク: 昼間の眠気は運転中や機械操作中の事故のリスクを高めます。
- 生活の質の低下: 慢性的な眠気は、日常生活の質を低下させ、気分の落ち込みやイライラを引き起こすことがあります。
5. 昼間の眠気への対策
- 診断と治療: 昼間の眠気が続く場合は、まず専門医による診断を受けることが重要です。ポリソムノグラフィー(PSG)などの検査を行い、SASの診断を受けることが推奨されます。
- CPAP療法: SASと診断された場合、持続陽圧呼吸(CPAP)療法が効果的です。これにより、無呼吸エピソードが減少し、睡眠の質が向上します。
- 生活習慣の改善: 適切な体重管理、禁煙、アルコールの節制、規則正しい生活習慣を維持することが重要です。
- 睡眠衛生の徹底: 寝室の環境を整え、快適な睡眠を促進するための工夫を行います。例えば、寝室の温度・湿度の調整、騒音の遮断、寝具の見直しなどです。
6. まとめ
昼間の眠気は、睡眠時無呼吸症候群の疑いがある場合、特に注意が必要な症状です。適切な診断と治療を受けることで、睡眠の質を改善し、日中の活動を快適に過ごすことが可能です。健康的な生活習慣の維持と睡眠衛生の改善も、昼間の眠気を軽減するための重要な要素です。
耐えられない 眠気
耐えられない眠気
**耐えられない眠気(過眠症)**は、日中に異常に強い眠気を感じる状態を指します。これが頻繁に起こる場合、生活の質や日常生活に大きな影響を与えることがあります。特に、**睡眠時無呼吸症候群(SAS)**の疑いがある方にとって、この問題は非常に重要です。
睡眠時無呼吸症候群(SAS)とは
SASは、睡眠中に繰り返し呼吸が止まる状態を特徴とする疾患です。この呼吸停止は数秒から数十秒間続き、1時間に5回以上発生する場合に診断されることが一般的です。SASは、以下のような複数の健康問題を引き起こす可能性があります:
- 日中の耐えられない眠気
- 高血圧
- 心血管疾患のリスク増大
- 糖尿病の悪化
耐えられない眠気の原因
睡眠時無呼吸症候群に関連する耐えられない眠気の主な原因は、夜間の断続的な呼吸停止による睡眠の質の低下です。呼吸停止が起こると、体は酸素不足を補うために覚醒し、この覚醒が睡眠の連続性を妨げます。結果として、以下のような症状が現れます:
- 集中力の低下
- 記憶力の低下
- 情緒不安定
- 反応速度の低下
対策と治療法
- ライフスタイルの改善
- 体重管理:肥満はSASの主要なリスク要因の一つです。体重を減らすことで症状が軽減されることがあります。
- 飲酒と喫煙の制限:アルコールとタバコはSASの症状を悪化させることがあります。
- 寝姿勢の改善:仰向けで寝ることはSASのリスクを高めるため、横向きで寝ることが推奨されます。
- CPAP(持続陽圧呼吸療法)
- CPAPデバイスを使用することで、睡眠中に気道を開いた状態に保ち、呼吸の停止を防ぐことができます。これにより、睡眠の質が向上し、日中の眠気が軽減されます。
- 外科的治療
- 必要に応じて、手術によって気道を拡張することも検討されます。
まとめ
耐えられない眠気は、特に睡眠時無呼吸症候群の疑いがある場合、非常に深刻な問題です。適切な診断と治療を受けることで、生活の質を大幅に改善することが可能です。日常生活の改善やCPAPの使用など、患者個々の状況に応じた対策を講じることが重要です。早期の対応が、健康リスクの軽減につながります。
日中の眠気 対策
日中の眠気の対策
1. 医師の診察と診断を受ける
日中の眠気が持続する場合、まずは専門医に相談し、睡眠時無呼吸症候群の診断を受けることが重要です。ポリソムノグラフィーなどの検査を通じて、睡眠時の呼吸の質を評価し、適切な治療方針を決定します。
2. 持続陽圧呼吸療法(CPAP)
CPAPは、睡眠時無呼吸症候群の標準的な治療法です。鼻や口に装着するマスクを通じて気道に継続的な陽圧を供給し、気道の閉塞を防ぎます。これにより、夜間の呼吸が安定し、日中の眠気が軽減されます。
3. 適切な睡眠環境の整備
- 寝室の環境を整える: 暗く静かで涼しい環境が理想です。快適な寝具を使用し、睡眠中のストレスを最小限に抑えます。
- 一定の睡眠スケジュールを維持する: 毎日同じ時間に寝て、同じ時間に起きる習慣をつけることで、体内時計を安定させます。
4. ライフスタイルの改善
- 規則正しい運動: 適度な運動は、睡眠の質を向上させます。ただし、就寝前の激しい運動は避けるべきです。
- 健康的な食事: 就寝前の重い食事やカフェイン、アルコールの摂取を控えることで、睡眠の質が向上します。
- 禁煙: 喫煙は気道を刺激し、睡眠時無呼吸を悪化させる可能性があります。禁煙することで、睡眠の質が改善されることが期待されます。
5. 昼寝の取り方
適度な昼寝は、日中の眠気を軽減するのに役立ちます。しかし、長すぎる昼寝や遅い時間の昼寝は、夜の睡眠に影響を与えるため、15~30分程度の短時間で午後早い時間に行うことが理想的です。
6. メンタルヘルスのケア
ストレスや不安は、睡眠の質に大きな影響を与えます。リラクゼーション法やカウンセリングなどを通じて、メンタルヘルスのケアを行うことも重要です。
まとめ
日中の眠気に対する対策は、睡眠時無呼吸症候群の診断と治療から始まり、適切な睡眠環境の整備やライフスタイルの改善、メンタルヘルスのケアに至るまで、多岐にわたります。内科医として、患者一人ひとりに合った最適なアプローチを提供し、日中の眠気を軽減する手助けを行うことが求められます。
日中の眠気 原因
日中の眠気の原因と睡眠時無呼吸症候群の関連性
日中の眠気は、多くの人が経験する一般的な症状ですが、その背後にはさまざまな原因が考えられます。特に、睡眠時無呼吸症候群(Sleep Apnea Syndrome, SAS)の疑いがある方にとって、日中の眠気は重要な警告サインの一つです。ここでは、日中の眠気の主な原因と、睡眠時無呼吸症候群との関連性について説明します。
日中の眠気の主な原因
- 不十分な睡眠時間
- 十分な睡眠をとらないことは、最も一般的な原因です。成人では、7-9時間の睡眠が推奨されます。
- 睡眠の質の低下
- 睡眠の質が低いと、必要な睡眠時間を確保していても日中に眠気を感じることがあります。頻繁な覚醒や浅い睡眠が原因です。
- 睡眠時無呼吸症候群(SAS)
- SASは、睡眠中に呼吸が一時的に停止することで、酸素不足となり、睡眠の質が著しく低下します。このため、夜間に十分な休息を得られず、日中に強い眠気を感じることになります。
- ナルコレプシー
- 日中に突然の強い眠気や、予期せぬ睡眠発作が起こる神経疾患です。
- 薬物やアルコールの影響
- 一部の薬物やアルコールは、眠気を引き起こすことがあります。
- その他の医療条件
- うつ病、甲状腺機能低下症、糖尿病などの慢性疾患も日中の眠気の原因となることがあります。
睡眠時無呼吸症候群(SAS)の特徴と日中の眠気
SASは、特に中年以降の男性や肥満の方に多く見られます。以下は、SASの主要な特徴と日中の眠気との関連性です。
- 夜間の症状
- 大きないびき
- 睡眠中の呼吸停止エピソード
- 頻繁な覚醒
- 夜間のトイレの頻度増加
- 日中の症状
- 極度の日中の眠気
- 集中力の低下
- 起床時の頭痛
- イライラや気分の変動
SASでは、夜間に何度も呼吸が停止するため、身体が酸素不足になり、脳が睡眠中に何度も覚醒を引き起こします。これにより、深い眠りが妨げられ、十分な休息が取れません。その結果、日中に強い眠気を感じるようになります。
注意事項
- 診断の重要性
- 日中の眠気が続く場合、特にSASが疑われる場合は、専門医の診察を受けることが重要です。睡眠ポリグラフ検査(PSG)などの診断テストにより、正確な診断が可能です。
- 治療と管理
- SASの治療には、生活習慣の改善(体重減少、禁煙、アルコール制限)や、CPAP(持続陽圧呼吸療法)などの機器の使用があります。適切な治療を受けることで、日中の眠気の改善が期待できます。
まとめ
日中の眠気は、生活の質を低下させるだけでなく、集中力の低下や交通事故などのリスクを高める重大な問題です。特に睡眠時無呼吸症候群が疑われる場合は、早期の診断と適切な治療が不可欠です。日常生活での注意深い観察と医療機関での診察を通じて、健康な睡眠と日中の活力を取り戻しましょう。
寝起きの頭痛
寝起き 頭痛
寝起きの頭痛
1. 寝起きの頭痛とは
寝起きの頭痛は、朝起きたときに感じる頭痛を指します。この頭痛は一時的なものから慢性的なものまで様々で、原因も多岐にわたります。特に睡眠の質が関係することが多く、睡眠時無呼吸症候群(SAS: Sleep Apnea Syndrome)が関与している場合があります。
2. 睡眠時無呼吸症候群(SAS)と寝起きの頭痛の関係
睡眠時無呼吸症候群は、睡眠中に呼吸が一時的に停止する状態が繰り返される疾患です。これにより、以下のような影響が出ることがあります:
- 低酸素症: 呼吸停止により血中酸素濃度が低下し、脳への酸素供給が不足することがあります。これが頭痛の原因となることがあります。
- 睡眠の断片化: 無呼吸が繰り返されることで、深い睡眠が妨げられ、浅い睡眠が増えます。これにより、睡眠の質が低下し、疲労感や頭痛が引き起こされます。
- 血圧の上昇: 無呼吸により交感神経系が活性化し、血圧が上昇することがあります。高血圧も頭痛の原因となります。
3. 対処方法
寝起きの頭痛が頻繁に発生し、睡眠時無呼吸症候群の疑いがある場合、以下の対処方法を検討してください:
生活習慣の改善
- 体重管理: 肥満はSASのリスクを高めます。適正体重の維持を目指しましょう。
- 禁煙: 喫煙は上気道の炎症を引き起こし、無呼吸のリスクを増加させます。
- アルコール摂取の制限: 就寝前のアルコール摂取は筋弛緩を引き起こし、無呼吸を悪化させる可能性があります。
寝具や睡眠環境の工夫
- 枕の高さ調整: 高すぎる枕や低すぎる枕は呼吸を妨げる可能性があります。適切な高さの枕を選びましょう。
- 横向き寝: 仰向けで寝ると無呼吸が悪化することがあるため、横向きで寝ることを試してみましょう。
医療機関での受診と治療
- 診断テスト: 自宅での睡眠検査(ポリソムノグラフィー)や病院での精密検査を受けることが重要です。
- CPAP治療: 持続陽圧呼吸療法(CPAP)は、無呼吸の改善に非常に効果的です。
- 口腔内装置: 一部のケースでは、下顎を前方に引き出すことで気道を確保する装置が有効です。
4. 終わりに
寝起きの頭痛は、生活の質を大きく低下させる症状です。特に睡眠時無呼吸症候群の疑いがある場合は、早期の診断と治療が重要です。適切な対策を講じることで、快適な朝を迎えることができるようになります。
寝起き 頭痛 治し方
寝起きの頭痛とその治し方
寝起きに頭痛を感じることは、特に睡眠時無呼吸症候群(SAS)が疑われる方にとって一般的な問題です。SASは、睡眠中に気道が閉塞されることによって呼吸が何度も止まる状態を指します。これにより、酸素の供給が不十分になり、質の良い睡眠が妨げられます。結果として、寝起きに頭痛を感じることがあります。
1. 睡眠時無呼吸症候群の影響
SASによって引き起こされる寝起きの頭痛は、以下のようなメカニズムによります:
- 低酸素状態:夜間に酸素の供給が不足するため、脳が酸素不足に陥り、頭痛を引き起こすことがあります。
- 睡眠の断片化:頻繁な呼吸停止により、深い睡眠が阻害され、断片的な睡眠が続くため、寝起きに疲労感や頭痛を感じることがあります。
2. 寝起きの頭痛を治すための対策
A. 医療的な対策
- CPAP療法(持続的気道陽圧療法):最も一般的な治療法で、夜間にマスクを装着して気道に空気を送り込み、気道の閉塞を防ぐ方法です。これにより、呼吸停止が減少し、酸素供給が改善されます。
- 口腔装置:軽度から中等度のSASに対して使用されることがあります。下顎を前方に固定することで気道を広げ、呼吸を助けます。
- 手術:重度のSASや他の治療法が効果を示さない場合、気道を拡張する手術が検討されることがあります。
B. ライフスタイルの改善
- 体重管理:肥満はSASの主要なリスク要因の一つです。体重を減らすことで症状が改善することがあります。
- 睡眠姿勢の改善:横向きに寝ることで、気道の閉塞を減少させることができます。特に仰向けで寝ると気道が閉塞しやすいため、横向きで寝ることを心がけましょう。
- アルコールや鎮静剤の制限:これらは筋肉の緩みを促進し、気道の閉塞を悪化させることがあります。特に就寝前の摂取は避けるべきです。
C. 日常的な習慣の見直し
- 定期的な運動:適度な運動は体重管理だけでなく、睡眠の質を向上させる効果があります。
- 規則正しい睡眠習慣:毎日同じ時間に就寝・起床することで、睡眠リズムを整え、深い睡眠を得やすくします。
D. 専門医への相談
- 睡眠外来や専門医の受診:SASが疑われる場合、専門医に相談し、適切な診断と治療を受けることが重要です。睡眠ポリグラフ検査などを通じて、正確な診断が行われます。
結論
寝起きの頭痛は、睡眠時無呼吸症候群の重要な症状の一つです。適切な治療と生活習慣の見直しにより、頭痛の改善が期待できます。疑いがある場合は、早めに専門医に相談し、適切な対策を講じることが大切です。
寝起き 頭痛 毎日
寝起きの頭痛とSASの関連性
1. 酸素不足
睡眠時無呼吸症候群では、呼吸が一時的に停止することで血中の酸素レベルが低下します。これにより、脳への酸素供給が不十分になり、寝起きの頭痛を引き起こすことがあります。
2. 睡眠の断片化
頻繁に呼吸が止まると、深い睡眠に入ることが難しくなり、睡眠が断片化されます。これにより、脳が十分に休息できず、起床時に頭痛が発生することがあります。
その他の関連症状
- いびき: 大きないびきは、SASの典型的な症状です。これは、気道が狭くなることで発生します。
- 日中の眠気: 睡眠の質が低下するため、日中に強い眠気を感じることがあります。
- 集中力の低下: 十分な休息が取れないことで、集中力や記憶力が低下することがあります。
注意事項と対策
医療機関での診断
寝起きの頭痛や他の症状が続く場合、医療機関での診断が必要です。睡眠時無呼吸症候群は専門医による評価と診断が重要です。
治療法
- CPAP療法: 持続的気道陽圧法(CPAP)は、気道を開いたままに保つためのデバイスで、SASの治療に効果的です。
- 生活習慣の改善: 減量、アルコールの制限、睡眠時の姿勢の改善なども効果的です。
- 歯科デバイス: 特殊な口腔内装置を使用することで、気道を広げる方法もあります。
まとめ
寝起きに毎日頭痛がある場合、睡眠時無呼吸症候群の可能性を考慮することが重要です。早期の診断と適切な治療により、症状の改善と生活の質の向上が期待できます。専門医の診察を受け、最適な治療法を見つけることをお勧めします。
寝起き 頭痛 吐き気
寝起きの頭痛と吐き気について
はじめに
睡眠は、身体と心の健康を維持するために非常に重要です。しかし、睡眠の質が低下すると、さまざまな健康問題が生じることがあります。特に、睡眠時無呼吸症候群(SAS)は、寝起きの頭痛や吐き気といった症状と関連しています。
睡眠時無呼吸症候群(SAS)とは
睡眠時無呼吸症候群は、睡眠中に一時的に呼吸が停止する状態が繰り返される疾患です。これにより、睡眠の質が大きく損なわれ、様々な健康問題が引き起こされます。主な症状には以下があります:
- いびき
- 寝ている間の無呼吸エピソード(他の人によって観察されることが多い)
- 日中の過度の眠気
- 朝の頭痛
- 起床時の吐き気
寝起きの頭痛と吐き気の原因
1. 酸素不足: 無呼吸のエピソードにより、血中の酸素レベルが低下します。これが繰り返されることで、脳に十分な酸素が供給されず、頭痛や吐き気を引き起こすことがあります。
2. 睡眠の断片化: 頻繁な無呼吸エピソードにより、睡眠が断続的になり、深い睡眠に入ることが難しくなります。これにより、睡眠の質が低下し、起床時の不快感が増します。
3. 血圧の変動: 無呼吸のエピソードは、血圧の急激な変動を引き起こすことがあります。この変動が頭痛や吐き気の原因となることがあります。
対策と治療
1. CPAP(持続陽圧呼吸療法): CPAP装置を使用することで、気道を開いた状態に保ち、無呼吸エピソードを防ぎます。これにより、酸素供給が安定し、寝起きの頭痛や吐き気の改善が期待できます。
2. 体重管理: 肥満はSASのリスクを高める要因の一つです。適切な体重を維持することで、症状の軽減が期待できます。
3. 睡眠姿勢の改善: 仰向けで寝ると気道が閉じやすくなるため、横向きで寝ることを推奨します。
4. 禁酒・禁煙: アルコールやタバコは気道を狭くし、無呼吸を悪化させる可能性があります。これらの習慣を控えることが重要です。
5. 定期的な医師の診察: 症状が続く場合や悪化する場合は、医師の診察を受けることが必要です。睡眠時無呼吸症候群は、放置すると心血管疾患や糖尿病などのリスクが増加するため、早期の診断と治療が重要です。
結論
寝起きの頭痛や吐き気は、睡眠時無呼吸症候群のサインである可能性があります。適切な治療と生活習慣の改善により、これらの症状を軽減し、全体的な健康状態を向上させることができます。疑いがある場合は、専門医に相談することをお勧めします。
パートナーのいびき
彼女・奥さんのいびきがひどい
女性に特有のいびきとSASのリスク
女性は男性よりもSASのリスクが低いとされてきましたが、以下のような特定の要因が女性におけるSASのリスクを増加させます:
- ホルモンの変動:特に更年期以降、エストロゲンとプロゲステロンの減少がSASのリスクを高めることが知られています。これらのホルモンは、気道の筋肉を支える役割を果たします。
- 妊娠:妊娠中は体重増加やホルモン変動によっていびきやSASのリスクが高まります。
- 閉経後:閉経後の女性は、ホルモンの変化によりSASのリスクが増加することが研究で示されています【1】。
睡眠時無呼吸症候群の症状
以下のような症状が見られる場合、SASの疑いがあります:
- 夜間の症状:
- 激しいいびき
- 呼吸停止(家族やパートナーが気付くことが多い)
- 寝汗
- 頻尿
- 日中の症状:
- 極度の眠気
- 集中力の低下
- 頭痛
- 気分の変動
診断と治療
SASの診断には、睡眠ポリグラフ検査(PSG)が一般的に用いられます。PSGでは、睡眠中の脳波、呼吸、心拍数、酸素飽和度などを測定します。
治療法:
- 生活習慣の改善:体重減少、アルコールの制限、規則正しい睡眠スケジュールの維持。
- CPAP(持続的気道陽圧)療法:寝ている間に気道を開いたままにするための装置を使用します。
- 口腔内装置:歯科医が作成する装置で、下顎を前方に固定し、気道を広げます。
- 手術:気道の構造的な問題を解消するための手術(例:UPPP、口蓋垂咽頭形成術)。
日常生活での注意点
- 横向きに寝る:仰向けよりも気道が開きやすくなります。
- 枕の高さを調整する:高すぎる枕は気道を狭める可能性があります。
- 定期的な運動:肥満の予防や筋肉の強化に役立ちます。
最後に
彼女・奥さんのいびきがひどい場合、SASの可能性を考慮し、適切な診断と治療を受けることが重要です。早期の対処が、日常生活の質の向上と健康維持につながります。特に女性はホルモンの変動や閉経に伴うリスクを認識し、早めの対応が求められます。
彼氏・旦那さんのいびきがひどい
男性におけるSASのリスク
研究によると、男性は女性よりも睡眠時無呼吸症候群のリスクが高いことがわかっています。以下はその理由と関連するエビデンスです:
- 気道の構造:男性は女性よりも喉の周囲に多くの脂肪がつく傾向があり、これが気道を狭くする原因となります 。
- ホルモンの影響:男性ホルモンであるテストステロンは、睡眠中の筋肉の弛緩を促進し、気道が閉塞しやすくなることが知られています 。
- 肥満の影響:肥満はSASの主要なリスク要因ですが、男性は女性よりも腹部肥満が多く、これが気道の圧迫を引き起こします 。
SASの症状
彼氏・旦那のいびきがひどい場合、SASの疑いがあることを示す他の症状にも注目する必要があります。これには以下が含まれます:
- 大きないびき
- 日中の強い眠気
- 朝の頭痛
- 寝汗
- 夜間頻尿
- 集中力の低下
- 夜間の息切れや窒息感
彼氏・旦那のいびきを改善する方法
- 体重管理:肥満は気道を狭くする要因となり、いびきを悪化させます。体重を減らすことでいびきが改善する場合があります。
- 寝る姿勢の工夫:横向きで寝るといびきが軽減されることがあります。
- アルコールと薬物の制限:これらは筋肉を弛緩させ、いびきを悪化させる可能性があります。
- 禁煙:喫煙は気道を刺激し、いびきを悪化させます。
- 鼻の通りを良くする:鼻づまりを改善することでいびきが軽減することがあります。鼻腔拡張テープやスプレーが役立つことがあります。
専門医への受診
これらの方法を試しても彼氏のいびきが改善されない場合、またはSASの症状が疑われる場合は、専門医への受診を検討してください。専門医は以下のような検査を行うことがあります:
- ポリソムノグラフィー(PSG):睡眠中の脳波、呼吸、心拍数などを測定する検査。
- ホームスリープテスト(HST):家庭で行う簡易検査。
治療方法
SASが診断された場合、以下の治療方法が考えられます:
- CPAP療法:持続陽圧呼吸療法。睡眠中に気道を開いた状態に保つための装置を使用します。
- 口腔内装置:下顎を前方に保持する装置で、気道を広げます。
- 外科的治療:気道を広げるための手術。
まとめ
彼氏・旦那のいびきがひどく、SASの疑いがある場合は、早めに医師に相談し、適切な検査と治療を受けることが重要です。これにより、彼の健康だけでなく、あなた自身の睡眠の質も向上するでしょう。
CPAP
マスクが不快で、装着して寝るのが難しい。
最初は不快に感じるかもしれませんが、多くの患者が時間とともに慣れていきます。また、さまざまな形状やサイズのマスクがあるため、自分に合ったものを見つけることが重要です。フィット感を調整するために、医師や技師に相談することをお勧めします。
機械の音がうるさくて眠れない。
最新のCPAP機器は非常に静かで、ほとんどの人が音に慣れてしまいます。機器の設置場所を工夫することで、さらに音を軽減することができます。例えば、機器をベッドから少し離れた場所に置くなどの工夫が有効です。
毎晩機器を使うのが面倒。
確かに毎晩の使用が必要ですが、CPAPは長期的な健康に大きな利益をもたらします。質の高い睡眠がもたらすエネルギーや集中力の向上は、日常生活の質を大幅に向上させます。また、無呼吸が治療されることで、心血管疾患やその他の健康リスクを減少させることができます。
PSG検査
患者様:
PSG検査はどのように行われるんですか?
先生:
PSG検査は、終夜睡眠ポリグラフィー検査のことで、簡易検査とFULL検査があります。どちらの検査も自宅で行うことができます。(18歳未満の方はFULL検査を受けられません。)
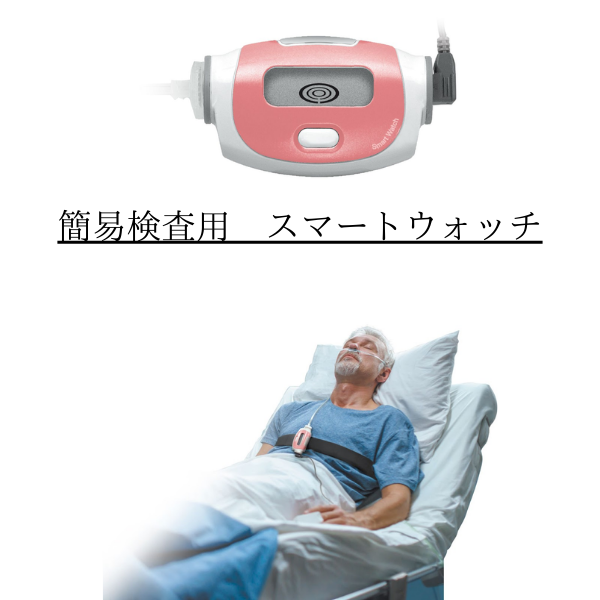
簡易検査では、スマートウォッチをつけて寝るだけで検査が可能です。
スマートウォッチは、睡眠中に検知される生体信号を記録し、睡眠障害(不眠症、いびき、睡眠時無呼吸等)の評価に用いられます。2つの装着センサーで、閉塞性無呼吸と中枢性無呼吸を鑑別することが可能です。一晩で睡眠中の「呼吸」「いびき」「SpO2(酸素飽和度)」などの情報を取得できます。

精密検査では、複数のセンサーを装着することで、簡易検査で得られる情報に加え、脳波、胸部、腹部の換気運動から得られる情報も取得できます。
